Introducción
La esquizofrenia es un trastorno mental que lo padecen cerca del 1% de la población mundial. Los signos de esta enfermedad se dividen en dos grandes grupos: los positivos, que abarcan a los delirios, la alteración del lenguaje, el comportamiento, además de las alucinaciones; y los síntomas negativos, compuestos por el aplanamiento afectivo, la abulia, y la alogia (APA, 2014). La esquizofrenia en un gran porcentaje de casos dificulta la realización de las actividades de la vida diaria, lo cual genera que estas personas necesiten una serie de cuidados para la vida (Inglott et al., 2004).
El cuidador informal es la persona que realiza una serie de actividades no remuneradas en apoyo para la vida de la persona con una discapacidad (Hansen et al, 2014). Estos cuidadores suelen ser familiares de las personas con una limitación, en su mayoría madres, parejas o hijos de estos, quienes ejercen esta actividad muchas veces sin capacitación, adiestramiento formal o algún tipo de beneficio económico.
El cuidar es un proceso sistémico que parte del reconocimiento del otro como un ser humano con una necesidad (Ramos y Soto, 2014), por tanto, debe tener la característica de ofrecer bienestar emocional y seguridad física a quien se le brinda (Reyes, Grau, & Chacón, 2009). Esto ha llevado a que los cuidadores informales de las personas con alguna limitación física o mental pertenezcan al entorno familiar, o tengan una relación cercana a estos como es la amistad o la vecindad con el individuo con discapacidad.
El tipo de asistencia que suelen brindar los cuidadores suele clasificarse en dos grupos: el apoyo para las actividades de la vida básica y el relacionado con un cuidado más específico a la necesidad de cada uno, es decir, instrumental. Dentro de estas podemos encontrar actividades que van desde el apoyo en el autocuidado, o la movilidad, hasta aquellas más específicas como apoyarles en monitorear su tratamiento (Oliva et al., 2013).
Las personas que ejercen el rol de cuidador informal suelen presentar una serie de repercusiones negativas debido a la responsabilidad que representa un cuidado continuo de una persona con alguna limitación, en donde destacan desde afectaciones físicas, financieras y de participación social, hasta alteraciones emocionales, estrés y sensaciones de culpa o impotencia (Adeosun, 2013).
El hecho de brindar una atención continua a una persona con alguna limitación suele ser un proceso desgastante a nivel emocional, económico, y familiar, ya que representa un reto para la reorganización de la vida de las personas quienes prestan esta atención (Ramzani et al., 2019). Las dificultades para esta adaptación de la vida centrada en el cuidado de una persona con discapacidad dependerán de la flexibilidad de los roles que tienen en sus propias familias los cuidadores informales (Aragonés, 2013).
Otros de los factores asociados al desgaste del cuidador informal son: el tiempo que se dedica la persona al cuidado de la persona con una limitación, y la cronicidad del trastorno, es decir, el tiempo que la persona tiene viviendo con su padecimiento, lo que supone en ocasiones el deterioro de algunas capacidades del individuo afectado y, por tanto, una gama más amplia de cuidados en que se requiere el apoyo. Según Cubillo (2020), citando a Díaz García (2015), los cuidadores informales de sujetos con diagnóstico de esquizofrenia tienen hasta tres veces más riesgo de padecer estrés crónico.
Una gran parte de los cuidados informales que se brindan a las personas con alguna discapacidad suelen proporcionarlo las mujeres, independientemente del tipo de barrera física o mental a la que se refiera. En el caso de la esquizofrenia o de alguna otra limitación mental, algunos estudios han descrito las características de los cuidadores que proporcionan esta atención y el tipo de cuidados que brindan a estas personas, como puede verse en la Tabla 1.
Tabla 1
Estudios de cuidadores informales de personas con enfermedad mental
|
Autores |
Año |
País |
Enfermedad |
Características del cuidador informal |
Tipos de cuidado |
|
Domínguez, et al. |
2006 |
México |
Trastornos mentales |
- Mujer - Casada - Rango de edad 40-60 años |
- Alimentación - Acompañamiento - Compras |
|
Domínguez-Sosa, et al. |
2010 |
México |
Adultos mayores |
- Mujeres - Escolaridad secundaria - Nivel socioeconómico bajo |
- Acompañamiento - Medicación |
|
Esparza-Catalán. |
2011 |
España |
Trastornos mentales |
- Mujer - Casada - Escolaridad primaria |
- Medicamento - Economía - Transporte |
|
Basheer, et al. |
2015 |
India |
Trastornos psicóticos |
- Hombres - Padres - Casados - Rango de edad 41-60 años |
- Medicación - Acudir a citas - Supervisión diaria - Apoyo emocional |
|
Rizo, et al. |
2016 |
Cuba |
Enfermos crónicos |
- Mujeres - Cónyuges o hijas. |
- Tareas domésticas - Acompañamiento |
|
Bequis-Lacera, et al. |
2019 |
Colombia |
Esquizofrenia |
- Mujeres - Madres - Ocupación el hogar |
- Medicación |
|
Wan & Wong. |
2019 |
China |
Trastornos mentales |
- Mujeres - Rango de edad 56-65 años - Madres - Escolaridad secundaria - Ocupación el hogar |
- Acompañamiento - Medicación |
Fuente: Elaboración propia
La mujer desde el origen de la cultura occidental en la antigua Grecia ha sido el símbolo por el cual se ha estado representado la protección de la salud. Los mitos griegos son evidencias de la idiosincrasia cultural de estas sociedades primigenias, las cuales, desde su fundación, como se puede constatar a través de su mitología, consideraron a la mujer, representada por divinidades femeninas como las responsables del cuidado de la vida (Alfaro, 2010).
Este imaginario colectivo, permitió que las primeras civilizaciones griegas y romanas, decidieran el rol de la mujer en la sociedad, el cual limitaba el funcionamiento de la mujer al contexto del hogar, y de la responsabilidad del cuidado de la vida nutricia del linaje de una familia (Corleto, 2006). Con el paso del tiempo, estas habilidades atribuidas a la feminidad se desplazaron al ámbito de la medicina, designándolas como cuidadoras de la salud a través de la enfermería y desde entonces ese rol ha permeado los sistemas familiares (Fernández-Tijero, 2016).
Una de las actividades más importantes del cuidado de personas con trastorno mental, es el control del medicamento y la adherencia al tratamiento de estas personas. Las cuidadoras informales suelen dedicar la mayor parte de su actividad a propiciar que sus familiares puedan acceder de forma correcta a sus tratamientos, sin embargo, este suele ser uno de los conflictos más significativos a los que se enfrentan diariamente.
Por tanto, comprender el significado que atribuyen las cuidadoras informales a su actividad es fundamental, ya que este entendimiento tendrá consecuencias en el tipo apoyo que brinden a sus familiares para recuperar la salud. Con este propósito, la antropología cognitiva posibilita a los investigadores estudiar los acuerdos compartidos de un grupo social con relación a distintos temas de salud (García de Alba-García y Salcedo-Rocha, 2015), a través del acuerdo cultural, técnica utilizada para describir el conocimiento o consenso que tienen un grupo de personas en torno a un problema de salud.
El objetivo del presente estudio fue el conocer las creencias sobre cuáles actividades específicas de cuidado informal son las que más benefician a sus familiares para recuperar la salud, según el acuerdo cultural de las mujeres cuidadoras informales de sus familiares con esquizofrenia del Área Metropolitana de Guadalajara (AMG), la cual considera los municipios de: Guadalajara, Zapopan, San Pedro Tlaquepaque, Tonalá, Tlajomulco de Zúñiga, El Salto, Juanacatlán e Ixtlahuacán de los Membrillos, del Estado de Jalisco.
1. Material y métodos
La presente investigación tuvo un diseño cualitativo, con un método descriptivo para estudios antropológicos cognitivos. La principal técnica de recolección de los datos fueron las listas libres, a través de las cuales se analizó el acuerdo cultural de los cuidadores informales sobre las actividades más importantes que realizan para apoyar a sus familiares a recuperar su salud. La muestra de cuidadoras informales de personas con esquizofrenia tuvo un cálculo basado en lo propuesto por Weller y Romney (1998) con un nivel de confianza del 95%, a través del cual se incluyeron a un total de 32 mujeres seleccionadas con un muestreo no probabilístico por conveniencia, familiares de usuarios del CAISAME E.P., habitantes del AMG. Fueron incluidas todas las mujeres quienes se identificaron como cuidadoras informales de su familiar con esquizofrenia.
Cada una de ellas firmaron un consentimiento informado para poder participar, en donde se explicaron todos los riesgos, beneficios, derechos y obligaciones que adquirieron al participar en el estudio. Una vez firmado dicho documento, se recabaron los datos de cada participante. Posteriormente se aplicaron las listas libres (Fleisher & Harrington, 1998) en las cuales se recabaron las opiniones sobre las actividades que realizan como cuidadoras informales de sus familiares con esquizofrenia para ayudarles a recuperar su salud. Los resultados de cada respuesta fueron anotados en una hoja de registro.
Una vez que se concretaron todos los datos, se realizó el análisis de estos con el software Anthropac de Steve Borgatti (1992). Los parámetros de validez para acreditar un acuerdo cultural tuvieron que evidenciar una variabilidad mayor a 3 puntos. El agrupamiento de Johnson permitió diseñar las gráficas multidimensionales con ajuste de estrés menor de 0.100 (Clark et al., 1998).
Esta investigación se realizó de conformidad a los principios éticos para la investigación en seres humanos de la Declaración de Helsinki, a la Conferencia Internacional de Armonización para las Buenas Prácticas Médicas y a la Ley General de Salud en Materia de Investigación para la Salud de los Estados Unidos Mexicanos y a los estándares del Código Ético del Psicólogo para las investigaciones con personas (SMP, 2010). Este estudio fue considerado como un trabajo con riesgo mínimo ya que no se realizó ningún tipo de intervención o ensayo clínico con los participantes. No obstante, se solicitó la firma de una carta de consentimiento informado por parte de las participantes en el estudio, de dos testigos y del investigador principal del mismo. Esta investigación fue sometida a evaluación y aceptado por los comités de Ética e Investigación de la Unidad de Investigación Social y Epidemiológica en Servicios de Salud del Instituto Mexicano del Seguro Social (UISESS-IMSS) y del Instituto Jalisciense de Salud Mental (SALME).
2. Resultados
La muestra de la presente investigación estuvo conformada por 32 mujeres, cuidadoras informales de sus familiares con esquizofrenia, del Área Metropolitana de Guadalajara (AMG). La media de edad de las participantes fue de 44 años. La mayoría de ellas estuvieron casadas, con escolaridad primaria, y más del 60% estaban auto empleadas en una actividad comercial o se dedicaban a las labores domésticas.
Tabla 2
Variables sociodemográficas
|
Variables |
Frecuencia |
% |
Variable |
Frecuencia |
% |
|
Sexo |
Ocupación |
||||
|
Mujeres |
32 |
80 |
Amas de casa |
11 |
34 |
|
Total |
32 |
100 |
Empleada |
10 |
32 |
|
Auto empleo |
11 |
34 |
|||
|
Estatus civil |
Total |
32 |
100 |
||
|
Casadas |
26 |
81 |
Tipo de relación |
||
|
Unión Libre |
1 |
3 |
Madre |
8 |
25 |
|
Divorciadas |
1 |
3 |
Hermana |
19 |
60 |
|
Viudez |
4 |
13 |
Cuñada |
2 |
6 |
|
Total |
32 |
100 |
Sobrina |
2 |
6 |
|
Esposa |
1 |
3 |
|||
|
Total |
32 |
100 |
Total |
32 |
100 |
|
Escolaridad |
|||||
|
Primaria |
16 |
40 |
|||
|
Secundaria |
10 |
25 |
|||
|
Bachillerato |
4 |
10 |
|||
|
Licenciatura |
6 |
15 |
|||
|
Sin educación |
4 |
10 |
|||
|
Total |
32 |
100 |
Fuente: Elaboración propia
En relación con las actividades de cuidado informal que brindaron a sus familiares con esquizofrenia para ayudarles a recuperar su salud, el acuerdo cultural demostró que “el control del tratamiento” fue la actividad más importante con un 18% de las menciones en el consenso. Otras actividades informales complementarias que realizaron las cuidadoras informales fueron: la vigilancia de su familiar, evitar crisis, alimentarlos bien, ser pacientes, comprensivas, y brindarles apoyo.
Con referencia al tratamiento, actividad más importante que realizaron las participantes en el cuidado informal de su familiar, se consensó cuál fue la actividad específica en torno al tratamiento que benefició más a sus familiares para recuperar la salud. El control del medicamento tuvo el primer lugar de menciones con 42%. Le siguieron el llevarlos a sus consultas con un 20% y acompañarlos a sus pláticas (6%). Con base a esta variable analizada, se encontró un acuerdo cultural significativo p ≤ 0.05, con una razón de variabilidad del 33.298, la cual incluyó el 93.9% de las varianzas de este modelo y un diagrama multidimensional con Estrés del 0.01.
Tabla 3
Modelo de Acuerdo Cultural sobre los tratamientos
|
Lugar |
Ítem |
Frecuencia |
% |
|||
|
1 |
Medicamento |
32 |
42 |
|||
|
2 |
Consultas |
15 |
20 |
|||
|
3 |
Pláticas |
5 |
6 |
|||
|
4 |
No contrariarlos |
3 |
4 |
|||
|
4 |
Trato digno |
3 |
4 |
|||
|
4 |
Amor |
3 |
4 |
|||
|
5 |
Buena alimentación |
2 |
3 |
|||
|
5 |
Comprensión |
2 |
3 |
|||
|
5 |
Vigilancia |
2 |
3 |
|||
|
5 |
Libertad |
2 |
3 |
|||
|
Resto |
7 |
9 |
||||
|
Total |
76 |
100 |
||||
|
Medición del Consenso Cultural |
||||||
|
Modelo |
Varianza |
% |
Razón de probabilidad |
|||
|
1 |
33.298 |
93.9 |
24.707 |
|||
|
2 |
1.348 |
3.8 |
1.684 |
|||
|
3 |
0.800 |
2.3 |
||||
|
Total |
35.446 |
100 |
||||
Fuente: Elaboración propia
Figura 1
Diagrama multidimensional sobre los cuidados asociados al tratamiento
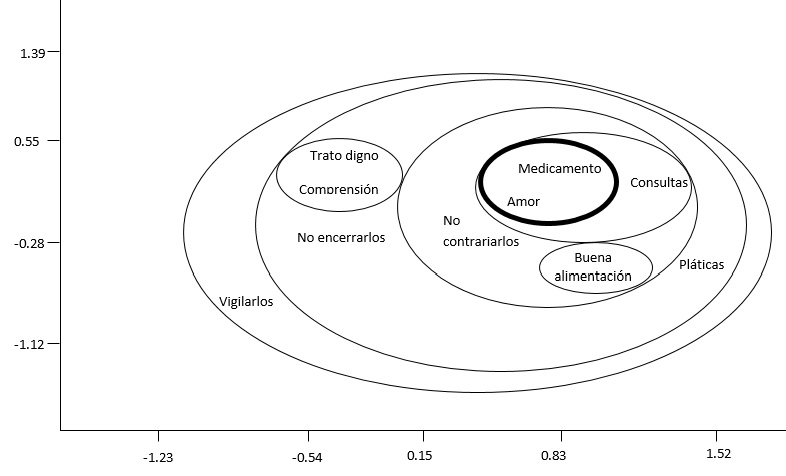
Fuente: Elaboración propia
En torno al consenso sobre el compromiso personal que deben tener sus familiares con esquizofrenia para recuperar su salud, las participantes refirieron que, estos deben acceder a tomarse sus medicamentos (20%), aceptar que están enfermos (11%), y estar dispuestos a acudir a sus consultas (6%), entre otras. Con relación a este tema también se encontró un solo un modelo cultural válido, con una significancia estadística menor al p ≤ 0.05, que incluyó el 96.5% de las variaciones de ítems del modelo semántico (Tabla 4) y un diagrama multidimensional con Estrés menor al 1%.
Tabla 4
Modelo de Consenso Cultural sobre el compromiso personal
|
Lugar |
Ítem |
Frecuencia |
% |
|||
|
1 |
Tomar medicamentos |
15 |
20 |
|||
|
2 |
Aceptar su enfermedad |
8 |
11 |
|||
|
3 |
Acudir a sus consultas |
5 |
6 |
|||
|
4 |
Comunicar sus emociones |
4 |
5 |
|||
|
4 |
Nada |
4 |
5 |
|||
|
4 |
No abandonar sus tratamientos |
4 |
5 |
|||
|
4 |
Motivarse |
4 |
5 |
|||
|
5 |
Dormir bien |
3 |
4 |
|||
|
5 |
Dejar las adicciones |
3 |
4 |
|||
|
6 |
Alimentarse bien |
2 |
3 |
|||
|
Resto |
24 |
32 |
||||
|
Total |
76 |
100 |
||||
|
Medición del Consenso Cultural |
||||||
|
Modelo |
Varianza |
% |
Razón de probabilidad |
|||
|
1 |
33.932 |
96.5 |
44.551 |
|||
|
2 |
0.762 |
2.2 |
1.684 |
|||
|
3 |
0.452 |
1.3 |
||||
|
Total |
34.146 |
100 |
||||
Fuente: Elaboración propia
Figura 2
Diagrama multidimensional sobre la actitud hacia el tratamiento
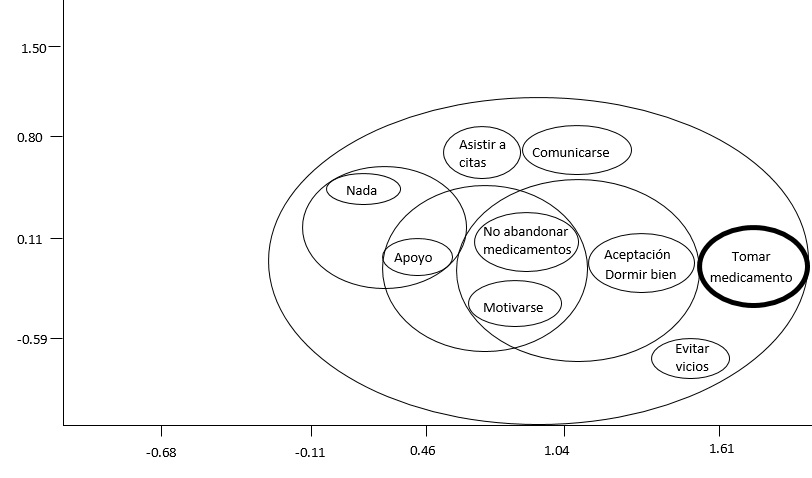
Fuente: Elaboración propia
3. Discusión
En el presente estudio los datos obtenidos de las 32 cuidadoras informales revelaron que las participantes compartieron de forma predominante las variables: estatus civil de casadas, escolaridad básica, y unestrato socioeconómico bajo. Estos datos coincidieron con lo reportado en investigaciones españolas (Rizo et al. 2016; Seira-Lledos et al, 2002; Hidalgo-García, 2003) y otras realizadas en México (Domínguez-Sosa et al. 2010; Islas et al. 2006) en las cuales el matrimonio, la baja escolaridad y la limitación de recursos fueron las características en común que compartían estas poblaciones. Sin embargo, otros estudios como el de Kokurcan et al., (2015), difieren de estos datos en relación con el estatus civil, quienes han reportado en su estudio que en aquel país los cuidadores tienden a ser divorciados o viudos en su mayoría.
Sin embargo, una de las variables más importantes que identifican a los cuidadores primarios de personas con alguna limitación, es el hecho de ser mujeres. Como refiere Cubillo (2020), en muchas culturas la mujer es quien asume el rol social del cuidado de la familia, del hogar, de los hijos, de sus adultos mayores e incluso de los familiares con alguna limitación. Esto evidencia el inequitativo rol de género en función del cuidado de una persona con discapacidad (García-Calvente et al. 2004).
La mayor parte de las cuidadoras informales de personas con enfermedad mental son madres de las personas afectadas (Wan y Wong, 2019). Sin embargo, en el presente estudio la mayor proporción de cuidadoras fueron las hermanas de los individuos con esquizofrenia en un 60%. A propósito de la familiaridad que se tiene con la persona a quien se brinda el apoyo del cuidado, Margetić, et al. (2013), citados por Cubillo (2000), mencionan que el tipo de relación que se tiene con el familiar enfermo afecta de forma distinta la sensación subjetiva de carga emocional y física, incluso puede aumentar el riesgo de desarrollar trastornos mentales como la depresión mayor. Esto es, los hijos y los padres de las personas con esquizofrenia tienen más riesgo de presentar este trastorno del estado de ánimo e incluso de disminuir su calidad de vida, que cuando se está al cuidado de otros familiares.
Según la información de la presente investigación, la actividad principal que realizaron las cuidadoras informales para ayudarles a sus familiares con esquizofrenia a recuperar la salud fue, el controlar su medicación, es decir, mantener un monitoreo de la toma de las pastillas en el horario y la forma correcta. En segundo y tercer lugar se encontraron como parte del acuerdo cultural el llevarlos a sus consultas (20%) y acompañarlos a las pláticas psicoeducativas (6%). Estas actividades coincidieron con la mejor práctica recomendada por distintos expertos en diferentes estudios para que el paciente pueda recuperar la salud, es decir, que se equipare la importancia de la toma de un medicamento con el acudir a otro tipo de intervenciones psicosociales como la psicoeducación y la psicoterapia familiar (Lara-Muñoz, et al, 2010).
En torno a los tratamientos psicológicos que se han diseñado para que los individuos con esquizofrenia mantengan una adecuada estabilidad clínica, los más importantes se han desarrollado basándose en el modelo de la vulnerabilidad-estrés en combinación con la farmacoterapia (Castillo et al. 2016). Estas intervenciones incluyen según Vallina y Lemos (2003): las intervenciones familiares (Kuipers et al., 2016), las técnicas de resolución de conflictos (Tarrier & Barrowclough, 1995), el entrenamiento en habilidades sociales que incluyen prácticas de role playing, biofeedback y reforzamiento (Benton & Schoroeder, 1990) y la psicoeducación (Anderson et al., 1986).
Según Castillo et al. (2016), actualmente existen diferentes intervenciones para la psicosis con eficacia experimentalmente comprobada, como son: la terapia psicológica integrada (Roder et al., 2007), las estrategias de potenciación del afrontamiento para alucinaciones y delirios (Haddock et al., 1998), la terapia cognitiva para delirios, voces y paranoia (Chadwick et al., 1996), la terapia de cumplimiento (Kemp et al., 1996), la terapia conductual (Kingdon & Turkington, 1994), y la terapia cognitivo conductual para la psicosis (Fowler et al., 1995).
Estudios latinoamericanos como el de Nolasco en Perú (2014), de Ruiz (2012), y europeos realizados en países latinos como el de Magliano en Italia (2004), también han reportado que los cuidadores informales de sus familiares con esquizofrenia han dado bastante importancia a la utilidad de los medicamentos y de otras estrategias psicológicas en conjunto. Esta forma de entender el impacto del apoyo a la recuperación de la salud de su familiar centrado en la toma de psicofármacos y otras posibilidades terapéuticas evidencian la adecuada participación familiar que se tuvo en el grupo de mujeres mexicanas de este estudio, la cual es clave para la recuperación y para la prevención de crisis, recaídas, y el control de la sintomatología (Mariño, 2016).
No obstante, algunas de las actividades complementarias que formaron parte del acuerdo cultural en el presente estudio estuvieron centradas en brindar soporte emocional y amor. Otros estudios realizados en la Gran Bretaña incluso describen actividades como la oración como una forma de inducir la recuperación de sus familiares (Loewenthal & Cinnirella, 1999).
Es fundamental mencionar que la baja adherencia a los tratamientos por parte de las personas diagnosticadas con esquizofrenia es uno de los factores que provocan mayores recaídas y hospitalizaciones (Wang et al., 2017). En el presente estudio las participantes señalaron que la cooperación por parte de sus familiares para tomar el medicamento y acceder a acudir a las sesiones de control psicológico y psiquiátrico resultan fundamentales para que ellos mantengan su salud. A propósito de esto, como han demostrado investigadores asiáticos como Kwok-Fai Wan et al., (2019), uno de los conflictos al que atribuyen los cuidadores informales mayores problemas, es el rechazo por parte de sus familiares a tomar sus medicamentos. Según Cubillo (2020), se estima que hasta un 35% de los individuos con esquizofrenia muestran actitudes negativas contra el tratamiento psiquiátrico, lo que genera una persistencia de su estado agudo.
La actividad prioritaria en las que coinciden los estudios de distintas latitudes es el control de la medicación. La toma del psicofármaco no es algo que las familias estén dispuestas a ignorar. Sin embargo, es importante también brindar psicoeducación a los familiares que refuercen aquellas otras actitudes que, junto con la ministración de medicamentos, garantizan el buen pronóstico de las personas con esquizofrenia.
4. Conclusión
Las actividades más importantes dirigidas a reducir la carga del cuidador informal de personas con esquizofrenia y a mejorar el apego al tratamiento por parte de los familiares de estos, deben de estar dirigidas a implementar cursos psicoeducativos como los propuestos por Kuipers, Leff y Lam (2016), que incluyan a los cuidadores informales, los pacientes y sus familias, que además permitan a los profesionales resolver conflictos prácticos en la familia, y acorten brechas de involucramiento entre los familiares con la finalidad de hacer más llevadera y justa la responsabilidad del cuidado.
Además, se deberían efectuar atenciones profesionales a estos cuidadores. La mayor parte de las intervenciones clínicas no contemplan la evaluación puntual de las necesidades psiquiátricas y psicológicas de los cuidadores informales, las cuales deberían ser resultas por las instituciones de salud mental del paciente identificado. Por último, las políticas públicas de los actores de principales de las distintas instituciones públicas deberían reforzar la inversión pública destinada a salud en tratamientos intramusculares de acción prolongada que permitan una mayor autonomía de la persona afectada y una menor carga a quienes brindan el cuidado.
Las investigaciones ulteriores podrían utilizar métodos de investigación distintos a los propuestos en el presente estudio, que permitan evaluar la carga emocional y financiera de los cuidadores informales, además de otras patologías subyacentes con instrumentos validados y estandarizados que permitan tener una mayor comprensión de este fenómeno en el territorio de este país.
Fuente de financiamiento
El presente estudio no recibió ningún tipo de ayuda económica de agencias del sector público o privado, ni de entidades sin ánimo de lucro y no presenta ningún conflicto de interés.
Declaratoria de conflicto de interés
La presente investigación no existe conflicto de interés con la publicación de este manuscrito.
Declaratoria de disponibilidad de datos
Los datos utilizados para reportar los resultados de investigación se encuentran disponibles y pueden ser obtenidos y solicitados directamente por parte del correspondiente del presente artículo en la dirección: ricardo.audiffred@academicos.udg.mx.